MDT专家组:江苏省人民医院乳腺外科王水、刘晓安、查小明教授;肿瘤内科殷咏梅、仇金荣教授;超声科栗翠英教授;放射诊断科蒋燕妮教授;放疗科孙新臣教授;病理科张智弘、王聪教授
病例简介
女性,30岁,未绝经。2011年5月因“发现右乳肿物1年余”在外院就诊。查体示:右乳外侧9点距乳头1~2 cm,肿块大小3×2.5 cm,质硬,边界欠清,活动度差,与皮肤表面稍粘连。乳腺超声示:右乳实性结节,性质待定。穿刺活检病理示:右乳浸润性导管癌。免疫组化(IHC)示:雌激素受体(ER,-),孕激素受体(PR,-),人表皮因子受体2(HER2,-),为三阴性乳腺癌(TNBC)。
MDT讨论1:
围手术期治疗方案
乳腺外科
该患者穿刺病理为右乳浸润性导管癌,三阴性。患者有保乳意愿,但TNBC患者是否适合行保乳手术?研究表明,保乳手术患者中,TNBC的局部复发率高于非TNBC。然而,TNBC与接受全乳切除手术患者相比,保乳术患者的局部复发风险反而相对较低。因此,TNBC患者可以选择保乳的手术方式,但因其预后差,应加强辅助治疗。另外,因患者肿块偏大,且活动度差、与皮肤表面稍粘连,应考虑先行新辅助化疗,继而行保乳手术。对于TNBC的新辅助治疗方案,圣加伦(St Gallen)专家组支持蒽环类联合紫杉类方案,认为并不特别需要含铂类或强调烷化剂类的方案。
新辅助治疗+手术治疗
遂患者先行AT方案(紫杉醇+表阿霉素)新辅助化疗。4个周期后肿物缩小。2011年7月25日行右乳癌保乳术(右乳癌局部扩大切除+右腋下淋巴结清扫术)。术后病理示:右乳腺组织增生背景中见小灶浸润性导管癌,细胞退变明显,各切缘未见癌浸润;腋窝淋巴结未见癌转移(0/31)。术后继续行AT方案化疗2个周期及放疗(具体剂量不详)。
2012年11月5日,患者因“右乳癌保乳术后1年余,发现右乳肿块9月余”就诊。右乳头上方扪及直径约1 cm结节。外院乳腺超声示:右乳头上方见1.1×0.6 cm 低回声区,界尚清;右乳头下方见0.6×0.4 cm低回声区。行乳腺肿物切除活检,病理示:右乳导管内癌伴局部浸润。遂行“右乳全切”。术后病理示:右乳浸润性导管癌,Ⅲ级,直径0.4 cm,周围伴导管内癌Ⅲ级,病变直径1 cm;乳头下个别导管见导管内癌累及。IHC示:ER (++),PR(-),HER2(灶++),Ki-67约30%(+),CK5/6(-)。术后予戈舍瑞林+他莫昔芬(TAM)内分泌治疗。
MDT讨论2:
1年内新病灶属于真性复发、残留还是原发?
超声科
从2012年11月5日的乳腺超声图像和描述来看,结节恶性证据不足,但结节较表浅,弹性不能参考,需要结合病史及触诊情况综合判断。
影像科
在患者诊疗过程中,缺乏影像学对全身的评估和对乳腺的精确评估。 新辅助治疗前应该加做双乳核磁共振(MRI),以明确是否同时存在其他病灶;另外,新辅助化疗前后也应进行充分的影像学评估,从而留存基线、客观的资料,利于后续诊疗。
病理科
病理角度判断新发病灶是原发还是转移,是通过综合病理形态学及IHC表达。在手术全乳标本中显示病灶以导管内癌为主合并浸润,根据病变由原位逐渐发展到浸润的过程,因此认为是原发病灶。但该患者第1次病灶为新辅助化疗后,2次IHC结果不一致,可能是肿瘤异质性或化疗后免疫表型的改变,新原发病灶也不能排除。建议临床诊疗对每次的新发病灶都行病理活检,从而判断分子分型,为患者提供更合适的治疗。
乳腺外科
该患者首次外院保乳手术1年内即在原手术区域出现新病灶,较短时间内在邻近手术区域出现的新病灶,考虑为复发可能性大,第二原发病灶可能性小,尽管IHC表达结果不尽相同,或因肿瘤异质性所致,当然目前仍存在一定的争议。这就涉及到新辅助化疗后保乳手术切缘的判断。2015年St Gallen专家投票结果显示,绝大部分专家认为切缘阴性即可,无需扩大切缘,亦无需要切除新辅助化疗前初始病灶的范围。
肿瘤内科
该患者首次病理为浸润性导管癌,而一年后新发病灶病理为导管内癌且IHC结果也不完全相同,因此新发病灶为原发的可能性不能排除。同时伴有浸润性癌成分,建议术后继续行辅助治疗。因该患者ER状态为阳性,辅助治疗给予卵巢功能抑制联合TAM的内分泌治疗。另外,随着对芳香化酶抑制剂(AI)研究的不断深入,绝经前患者接受卵巢功能抑制后,或可选择使用AI,进一步改善患者预后。
放疗科
该患者初治肿块位于右乳外侧象限9点,新病灶分别位于乳头上、下方,非同一象限,同时IHC提示分子分型差别较大,虽从时间上看1年内出现,但仍考虑为第二原发可能性大。首次放射治疗从患者描述上推断,不属于常规照射也非大分割部分乳腺照射,结合患者放疗后严重的远期皮肤损伤,其规范性似乎值得探讨。
3年后出现复发转移
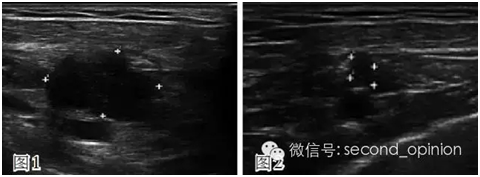
2015年2月10日发现右侧锁骨下淋巴结肿大,超声(图1)、乳腺MRI均考虑淋巴结转移可能大。PET/CT示:右侧乳腺术后,右侧锁骨区及右腋窝多发肿大淋巴结,氟代脱氧葡萄糖(FDG)代谢异常增高,考虑多发淋巴结转移,其余部位无明显异常。行右锁骨下淋巴结穿刺活检,病理示:肌肉脂肪纤维结缔组织内见浸润性癌,结合病史考虑乳腺癌复发。IHC示:ER约30%(+),PR(-),HER2(-),Ki-67约90%(+)。
2015年3月6日起行NP方案(长春瑞滨+顺铂)化疗。2个周期后超声显示淋巴结明显缩小(图2)。2015年4月14日行“右乳癌根治术”。术后病理示:镜下示脂肪及横纹肌组织,部分横纹肌呈萎缩性改变;各切缘未见肿瘤侵犯;淋巴结未见肿瘤转移(0/3);单独送检锁骨下淋巴结未见肿瘤转移(0/1)。
图1 复发转移后超声扫描所示 图2 NP治疗2周期后超声扫描所示
MDT讨论3:
下一步治疗方案制定
超声科
随访期间,Ⅱ、Ⅲ区淋巴结为典型转移表现,可以判断为5类,超声可以较好的判断引流区域淋巴结(Ⅰ、Ⅱ、Ⅲ区、锁骨上及颈部)指导活检。治疗后由于淋巴结较小,血流不易探测到,超声造影可清楚地反映淋巴结的血供情况,来判断是否有活性。
乳腺外科、肿瘤内科
该患者右锁骨下淋巴结复发转移,行NP方案化疗2个疗程后效果佳,右锁骨下淋巴结近消失。虽然该患者已复发转移,但考虑其较为年轻且病灶能完整切除,希望给其创造一次无进展生存的机会。基于乳腺癌全程管理理念,2个疗程化疗后行乳腺癌根治术,术后继续行化疗及局部放疗。因激素受体阳性,给予内分泌巩固治疗。当前绝经前晚期乳腺癌的 内分泌治疗方案尚不明确、循证医学证据较少,因此仍需讨论。在患者接受卵巢去势治疗后,可考虑遵循绝经后乳腺癌的治疗数据及指南。其中,P025研究对比了来曲唑与TAM一线治疗绝经后晚期乳腺癌的疗效,能有效将中位疾病进展时间从TAM组的26周延长到来曲唑组的41周,使疾病进展风险降低30%,P<0.0001。因此,给予该例患者卵巢手术去势+来曲唑的内分泌治疗方案。
放疗科
该患者复发转移后接受了手术、化疗治疗,但颈部及锁骨上下淋巴结引流区既往未接受过放疗,建议给予标准剂量的局部放疗。但患者既往外院接受过保乳术后辅助放疗,从残留的较严重的远期皮肤反应及口述的放疗次数上推断,首次放射治疗规范性存在疑问,故设计放射治疗野时需非常谨慎,在避免造成患者严重的放射性损伤的前提下,配合手术、化疗等治疗手段,从而更好地巩固治疗疗效,降低局部复发风险。
后续治疗
术后继续行NP方案化疗。2015年6月起行颈部及锁骨上下淋巴结引流区局部放疗,累计放疗剂量为50 Gy/25f/35d。后行卵巢手术去势+来曲唑的内分泌治疗。
来源:《中国医学论坛报》