甲状腺癌为什么叫懒癌,甲状腺癌靶向药物有哪些,甲状腺癌新药有哪些
中国甲状腺癌治疗现状
甲状腺癌已成为我国最常见的内分泌恶性肿瘤之一,在女性中更常见,男女比例为1:3。我国甲状腺癌发病率呈上升趋势,是增长速度最快的恶性肿瘤。
在2022年2月27日,国家癌症中心公布了大家翘首以盼的中国最新癌症报告。由于国家癌症数据统计通常延迟3~5年,目前的最新数据统计的是2016年的癌症发病率及死亡率。
和以往的数据差不多,2016年中国癌症新发病例406.4万,死亡病例241.4万。其中,得益于3.5亿烟民的贡献,肺癌依旧是中国发病率和死亡率最高的癌种。
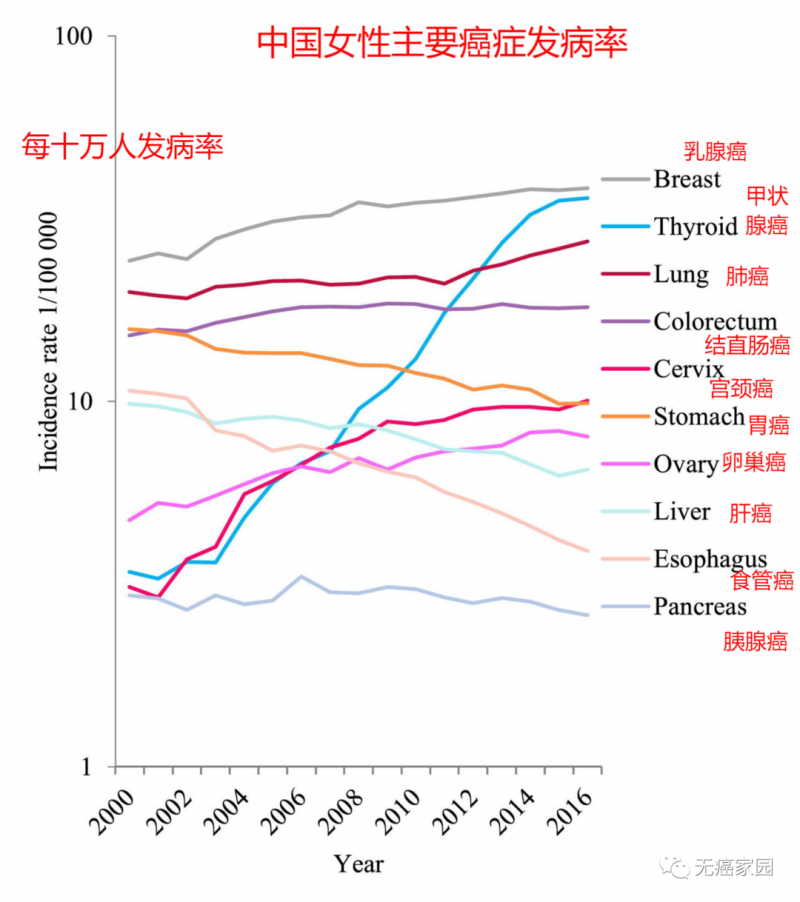
其中最为让人震惊的当属甲状腺癌,2000年还默默无闻的甲状腺癌,到了2016年发病率居然已经排到了第7位,仅次于食管癌。自2000年起,甲状腺癌就以年均20%的增长速度迅速发展成为中国女性最常见的癌症之一,有望与乳腺癌一争高下。
甲状腺癌(图源摄图网)
从此次公布的数据分析图来看,我国女性甲状腺癌发病率从2000年到2016年增长近10倍!这么看来,甲状腺癌格外“青睐”女性群体。有相关数据显示,15~45岁的女性人群容易罹患甲状腺癌,这本来是人生中最好的年华,但是却不得不采取措施避免疾病。这种情况可能与这段时间之内女性身体内的雌激素分泌旺盛、消极情绪及遗传因素影响所致。
2000~2016年我国女性主要癌症发病率图注:蓝线代表甲状腺癌
"懒癌"并不懒,了解甲状腺癌"魔鬼"的一面,积极治疗
通常,甲状腺癌因恶性程度低,被人称为“懒癌”或“幸福癌”,但有专家却表示,“懒癌”其实并不懒,发起飙来比“癌中之王”胰腺癌还狠!
从病理上讲,甲状腺癌最常见的组织类型分四种:乳头状癌、滤泡癌、髓样癌、未分化癌。目前把甲状腺乳头状癌和集装先滤泡癌列为分化型甲状腺癌。这两种分型恶性程度较低,进展较缓慢。
1、 甲状腺乳头状癌
比较常见的类型之一,占50%~70%,预后较好,10年的存活率可达90%;但此类型易淋巴腺转移,转移率达40%~50%,只要治疗及时规范,预后产生的不利影响较小。
2、 甲状腺滤泡癌
发病率在5%~20%,以40岁以上女性为主;易发生远处转移,主要转移部位为肺部及骨头,早期发现治疗10年存活率可达80%。
3、 甲状腺髓样癌
常见类型之一,发病率在3%左右,预后较差。一旦患上髓样癌,需及时手术切除。
4、 甲状腺未分化癌
发病率较低,通常为年长者,预后极差,通常存活时间为3~6个月。
无癌家园专家称,甲状腺癌早期没有明显症状,通常在体检时发现,若及时治疗,预后较好。据统计,通过术前精准诊断、规范外科手术治疗、新技术应用及术后规范化个体化随访,我国甲状腺癌5年生存率已由2003~2005年的67.5%升至2012~2015年的84.3%。
然而因为很多人觉得甲状腺癌是“懒癌”,发现时往往不重视,抱着侥幸心理,一拖再拖,最后导致肿瘤转移扩散,治疗难度加大,后续还容易复发,影响生活质量及寿命。
治疗甲状腺癌的三大“武器”:外科手术切除(首选)、碘131治疗,内分泌的抑制治疗。对于分化型甲状腺癌和髓样癌,不管是哪一期,只要能手术的首先要争取手术,只有早期手术治疗切除,才会有后续更多的治疗机会。
由于外科手术等方面的因素影响,手术有可能切不干净,或多或少会有残留,造成甲状腺癌复发的隐患,因此会将碘131引入甲状腺组织或甲状腺癌,进行放射性杀伤以达到术后辅助治疗的目的。
由于分化型甲状腺癌可以出现广泛性全身转移和碘抵抗,因此目前仍有部分患者治疗效果不佳,属于难治性甲状腺癌。甲状腺癌晚期、局部复发或转移,都将导致甲状腺癌患者的生存期大幅度缩短,这类患者迫切需要一种有助于控制或延缓病情进展的新药物、新疗法。因此,开发合适的靶向治疗、免疫治疗及联合疗法成为解决难治性甲状腺癌患者的重中之重。
精准治疗时代来临,靶向药为甲状腺癌患者带来新希望
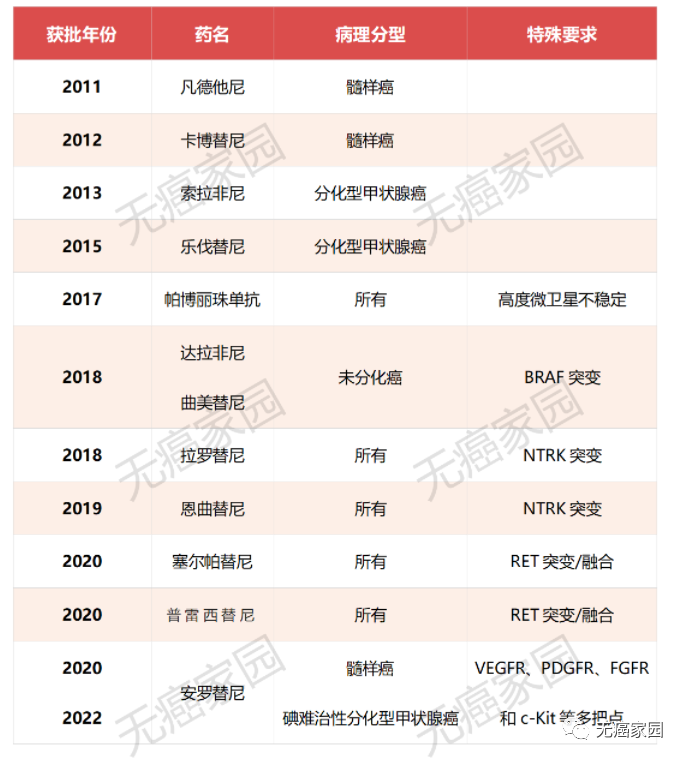
为了战胜致命性甲状腺癌,靶向、免疫新药的研发可谓是热情高涨,从2011年第一款甲状腺癌用药凡德他尼获批,到2020年第11款甲状腺癌用药安罗替尼获批,11年诞生12款救命药,使甲状腺癌的治疗更趋于精准化。这也意味着目前已步入甲状腺癌精准治疗新时代。
"钻石"靶点:NTRK
作为全球首个不分肿瘤来源用于初始治疗的靶向药,拉罗替尼于2018年11月26日被FDA批准上市,用于成人和小儿具有神经营养受体酪氨酸激酶(NTRK)基因融合的实体瘤治疗。
就在4月13日,我国的癌友们苦等了3年多的“传奇”抗癌药拉罗替尼(larotrectinib,硫酸拉罗替尼,商品名:Vitrakvi)终于获得中国国家药监局(NMPA)的批准上市,用于治疗携带NTRK融合基因的实体瘤成人和儿童患者。这表明,中国癌友们迎来了全球首款专为NTRK基因融合癌症患者设计的口服TRK抑制剂。
据无癌家园之前的报道显示,这款“治愈系”抗癌药在2021年5月20日就已在国内递交上市申请并获受理,时隔近1年,这款抗癌药终于与国内的癌症患者见面,真的是可喜可贺!
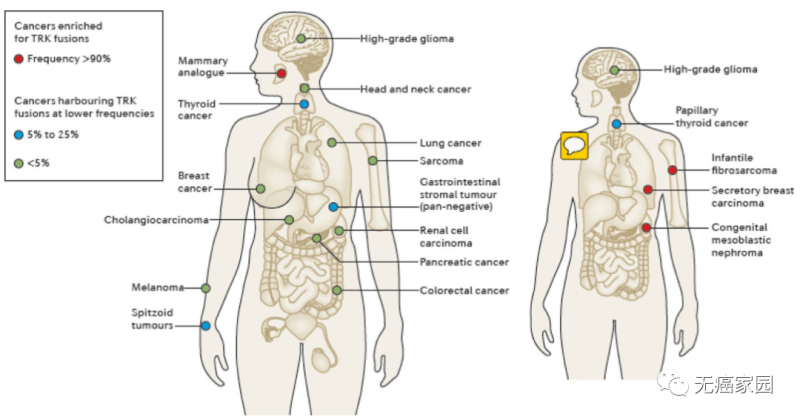
截止到目前已发现NTRK融合存在于超过25类癌症中,包括乳腺癌、结直肠癌、肺癌、甲状腺癌等,成人和儿童患者都可以使用。
NTRK融合在成人和儿童肿瘤中的分布和频率
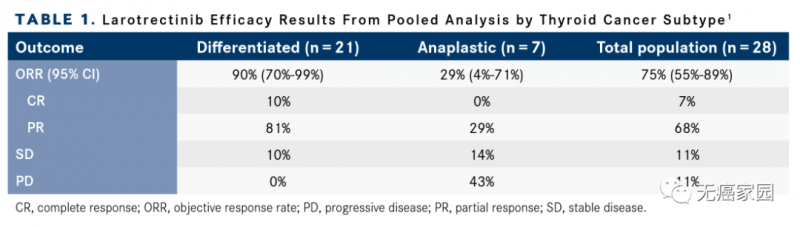
NTRK的融合可发生于各种类型的实体瘤中,在甲状腺癌中的发生率可达5%~25%。2020年ESMO年会初步公布了拉罗替尼治疗NTRK融合甲状腺癌的单臂研究数据。
纳入的28例患者中,79%的患者接受过碘-131治疗,57%的患者接受过靶向治疗、免疫治疗或化疗等系统治疗。
结果显示,所有患者的客观缓解率(ORR)为75%,其中分化型甲状腺癌(DTC)患者的ORR高达90%,而未分化癌患者ORR仅为29%。基于当前的随访数据,中位无进展生存期(PFS)和中位缓解持续时间(DOR)均未达到。整体人群的中位总生存(OS)为27.8个月,其中未分化癌患者的中位OS为14.1个月,而DTC的中位OS仍未达到。
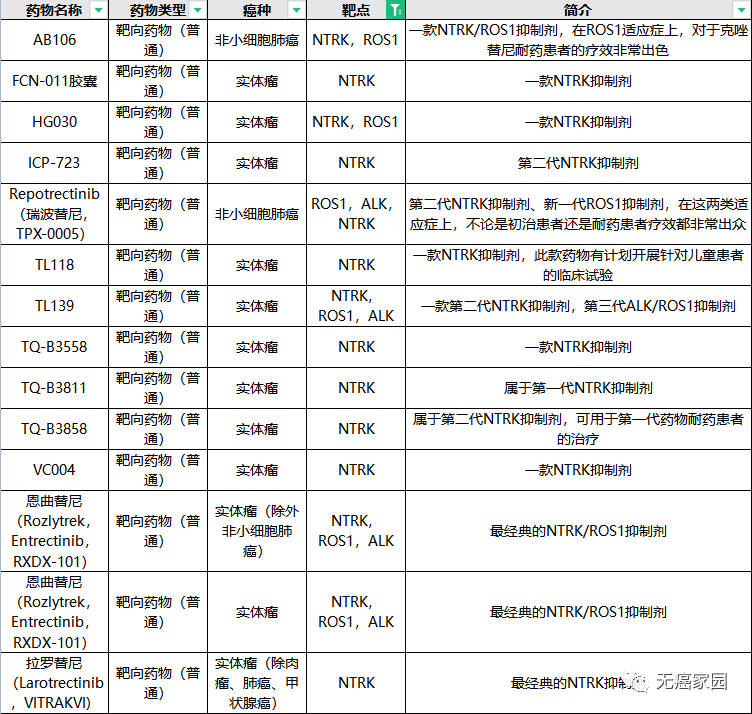
除了拉罗替尼外,目前全球对于NTRK药物的研发正在如火如荼地进行中,给更多患者带来新希望!无癌家园特地为各位癌友们整理了目前正在招募的NTRK抑制剂的信息,希望给各位急于寻医问药的患者更多的治疗选择!
(注:做了基因检测的病友若存在NTRK1/2/3融合,可以马上联系无癌家园医学部申请是否有机会接受新药治疗,看不懂的病友也可以致电无癌家园医学部解读报告。)
治疗案例
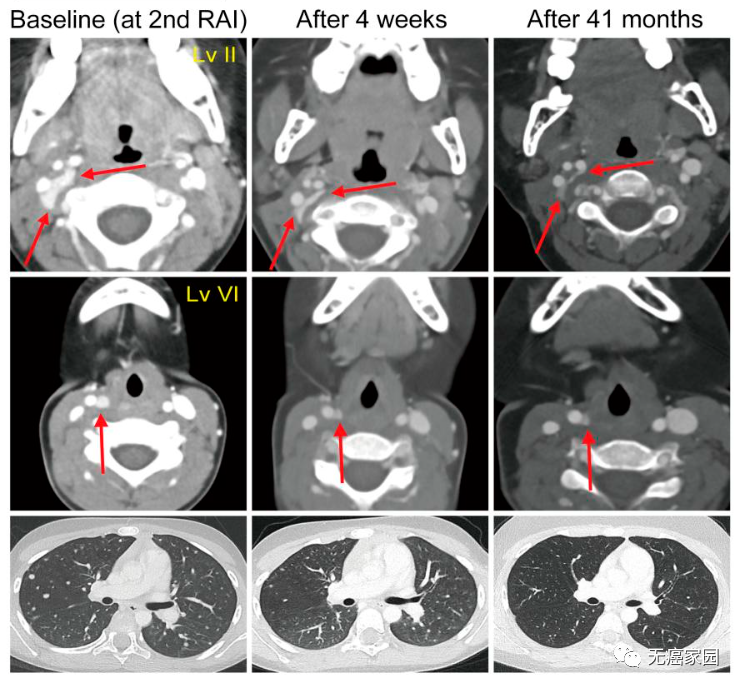
一名4.3岁女孩被诊断为3.6 cm的经典变异型甲状腺乳头状癌,伴有广泛的淋巴结受累和肺转移。经基因检测确定TPR-NTRK1重排,并开始口服 100 mg拉罗替尼,每天两次。CT 扫描显示淋巴结和肺靶病变在4 周后显著改善(降至基线的 35%)。该患者在21个月后达到完全缓解并保持反应,在 41 个月的拉罗替尼治疗期间未见剂量限制性毒性。
热门靶点:RET
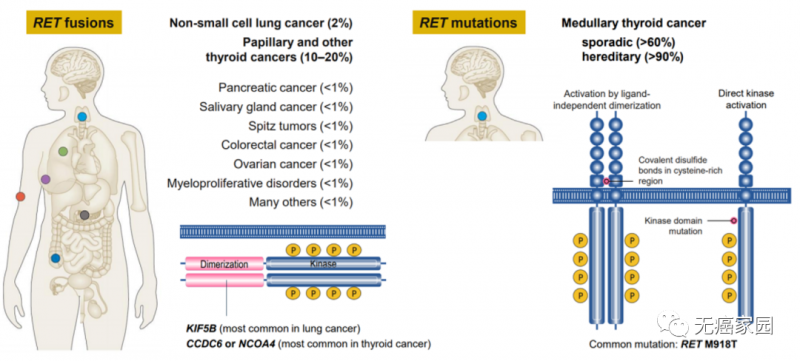
RET激酶的基因组改变包括融合和点突变,从而导致RET信号过度活跃和细胞生长不受控制。RET融合和突变发生在多种肿瘤类型中,且发生频率不同。
据统计,在非小细胞肺癌里面,大约1%~2%的患者有RET基因融合,在甲状腺髓样癌中超过60%的患者有RET基因突变,在乳头状甲状腺癌中10%的患者有RET基因融合,具体的信息大家可以看下面的图。所以大家做过多基因检测的患者,可以先看看是否有这个RET基因突变或者融合,一旦检测出来,大家就有希望使用相关靶向药!还没有检测的,小编建议大家选择NGS技术进行全面的检测。
RET融合:非小细胞肺癌2%,甲状腺癌10%·20%,胰腺癌<1%,唾液腺癌<1%,结直肠癌<1%,卵巢癌<1%;
RET突变:甲状腺髓样癌>60%
FDA批准的两款RET突变靶向药
在2017年之前,针对RET突变只能通过多激酶抑制剂(例如vandetinib和cabozantinib)治疗,效果不佳。
2020年,RET基因变异的治疗取得了巨大的飞跃,两款有效率超高的抑制剂获批上市!塞尔帕替尼(LOXO-292)的颅内反应率高达91%!普雷西替尼(BLU-667)接近60%!临床数据显示,无论是否接受过治疗,目标病灶都会消退,并且疾病控制时间持久!
2022年3月,普雷西替尼扩展适应症在中国大陆获批,该项适应症包括需要系统性治疗的晚期或转移性RET突变型甲状腺髓样癌(MTC)成人和12岁及以上儿童患者的治疗,以及需要系统性治疗且放射性碘难治(如果放射性碘适用)的晚期或转移性RET融合阳性甲状腺癌(TC)成人和12岁及以上儿童患者的治疗。
2022年4月25日,普雷西替尼胶囊被纳入《中国肿瘤整合诊治指南(CACA)——甲状腺癌》,推荐用于治疗RET变异阳性的分化型甲状腺癌(DTC)、甲状腺髓样癌(MTC)以及未分化癌(ATC)患者。
这是继《CSCO分化型甲状腺癌诊疗指南(2021)》、《甲状腺癌RET基因检测与临床应用专家共识(2021版)》、《甲状腺髓样癌诊断与治疗中国专家共识(2020版)》后,普吉华再次被纳入甲状腺癌领域权威诊疗指南,进一步证实其已成为治疗甲状腺癌患者的高效的创新疗法。
目前无癌家园有一款口服多靶点抑制剂药物HA121-28(对EGFR、RET等靶点均有抑制作用)、我国自主研发1类小分子创新药SY-5007(高活性RET抑制剂)正在临床招募中,适应症均是二线治疗RET融合阳性肺癌患者,还有国产小分子选择性靶向RET激酶抑制剂KL590586,适应症是初治或经治的RET融合阳性肺癌及经治的RET融合阳性实体瘤,想参加临床试验的癌友可以咨询无癌家园医学部,详细评估病情。
瞄准甲状腺癌,国研改造的CAR-T技术终于发力了
随着阿基仑赛注射液、瑞基奥仑赛注射液先后在中国获批上市,西达基奥仑赛被美国FDA批准上市,癌症治疗领域火速掀起一阵“CAR-T热”,中国在2021年正式迎来细胞免疫治疗元年,并有望在2022年迎来井喷期!
这一蜕变或许有望将“抗癌”变为“治癌”,迎来反击癌症的新时代。比起“治标不治本”经常会复发的传统疗法,调用患者体内自身免疫系统的CAR-T可以说是目前最先进的治疗手段。
众所周知,CAR-T疗法在血液肿瘤领域(例如白血病)的治疗潜力毋庸置疑,但在实体瘤(例如结直肠癌)的研究却不尽人意。这归结于几方面的原因,比如无法进入实体瘤中,即使进入,T细胞也可能因为肿瘤微环境活性受到抑制而耗竭等。
然而,国内研究机构致力于通过开发创新型的CAR-T疗法根治实体瘤,甚至为了解决实体瘤治疗的种种困难和挑战,斯丹赛生物自主开发出了治疗实体瘤的CoupledCAR™平台技术,并已在临床研究中取得了良好的疗效。
2020年5月,第23届美国基因与细胞治疗学会(ASGCT)年会上,斯丹赛生物发布了关于CoupledCAR® CAR-T技术在实体瘤治疗中显示出的良好疗效及安全性。两例甲状腺癌和两名结直肠癌患者在CART细胞回输后均达到了部分缓解(PR)。
2020年11月10日,第62届美国血液学会(ASH)年会上,我国细胞研究机构描述了两个经过大量预处理的结直肠癌和甲状腺癌患者组。7例结直肠癌患者组接受抗 GCC(鸟苷酸环化酶 2C) CoupledCAR® CAR-T细胞治疗,而3例甲状腺癌患者组接受抗TSHR(促甲状腺激素受体)CoupledCAR® CAR-T治疗细胞。在两组中,CoupledCAR® CAR-T 细胞在体内均表现出快速且显著的扩增以及浸润到肿瘤组织部位,证明肿瘤杀伤力的增强以及肿瘤组织的缩小。
结果显示,结直肠癌组实现了71.4% (5/7) 的总缓解率和14.3% (1/7) 的完全缓解率。甲状腺癌组达到66.7% (2/3) 的总缓解率和 33.3% (1/3)的完全缓解率。
目前,我国针对实体瘤的CoupledCAR™平台在CAR-T技术领域具有百余项全球专利及专利申请。简单来讲,CoupledCAR™解决了实体瘤CART细胞难以进入到实体肿瘤内部难以在体内扩增、以及难以对肿瘤细胞造成杀伤的难题。
甲状腺癌
为了评估抗TSHR CoupledCAR-T细胞对难治性或复发性甲状腺癌的临床安全性和有效性,斯丹赛研究方根据伦理审查委员会批准的方案治疗难治性/复发性甲状腺切除术后甲状腺癌患者。使用抗 TSHR CoupledCAR T细胞治疗了两例患者,观察到 CAR-T细胞快速扩增并增强了对肿瘤细胞的杀伤。一例患者的最佳反应为完全缓解,另一例患者接近完全缓解。
患者1:男性,64岁,甲状腺乳头状癌。输注后1个月(M1),患者被评估为PR:无法检测到淋巴结转移,并且胸腔气管旁肿瘤结节显著减小。输注后三个月(M3),患者评价为完全缓解,肿瘤组织明显小于M1。
患者2:女性,60岁,甲状腺癌。患者在输注后1个月评估为PR(部分缓解):肺右下叶肿瘤体积缩小约67.51%(从65*55mm减小到42*39mm)。输注后3个月(M3),肿瘤体积较之前缩小约73.54%,SUV max值从14.9降至2.8,因此评估为nCR(接近完全缓解)。
这项研究表明TSHR是治疗甲状腺癌的良好靶点,抗TSHRCoupledCAR T细胞可安全有效地治疗甲状腺癌。
目前急招B细胞淋巴瘤、T细胞淋巴瘤、T细胞白血病(T-ALL)、急性白血病、非霍奇金淋巴瘤、肝癌、胃癌、前列腺癌、甲状腺癌等癌种!
想要评估病情是否能够接受CAR-T疗法可将病理报告、治疗经历及出院小结等提交至无癌家园医学部进行初步评估!
查出甲状腺结节不要慌,防癌早筛要做好
近年来,随着体检的普及和超声技术的进步,甲状腺结节的检出率也越来越高,其中不乏刚参加工作的年轻人。甲状腺结节很常见,普通人群中20%~76%的人有结节。
然而,结节有良、恶性之分,不需要“一刀切”,良性结节如没有明显压迫症状,可以不作处理,因为即便切除了也有复发的可能。当然,并不是说良性结节就可以放任不管,患者需要定期复查,以观察结节是否出现变化。
如果超声提示实性低回声、结节形态、边缘不规则、微钙化异常淋巴结等征象,结节分级为4~5级,则存在恶性可能,需进一步检查诊断。由于患者情况不同,选择的治疗方案也不同,总体来说还是因人而异、综合治疗。
参考文献
1.https://www.sciencedirect.com/science/article/pii/S2667005422000047#bib0021
2.https://www.onclive.com/view/larotrectinib-achieves-high-marks-in-ntrk-mutant-thyroid-cancer